据了解,乳腺癌是全球发病率第一的恶性肿瘤,也是癌症相关死亡的主要原因之一。尽管多数高收入国家的乳腺癌死亡率降低40%以上,但据2024年4月16日《柳叶刀》发表的最新乳腺癌报告指出,2020年仍有68.5万名女性死于这一疾病。除了女性,男性也有得乳腺癌!大约每100个乳腺癌患者中就有一个是男性。

近年来,中国乳腺癌发病增速已达全球第一!
多数欧美国家虽然乳腺癌发病率也一直走高,但乳腺癌的死亡率呈现明显的下降趋势,这主要归功于乳腺癌的筛查和管理工作,早在上世纪六十年代,欧美发达国家就已经开始了对乳腺癌进行大规模的X线钼靶筛查。
反观我国,乳腺癌防治工作起步较晚,筛查观念、技术相对落后,虽然近年来人们对乳腺癌的防控意识逐渐增强,但对筛查方法的选择和结果的判读仍存在很大的误区和盲区,需加强科普、宣传。
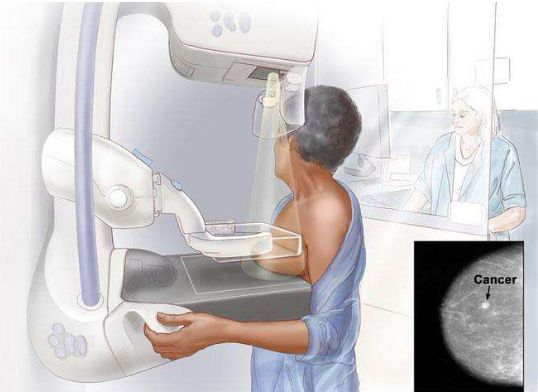
对于乳腺疾病,尤其是乳腺癌,最好的防御措施是早发现、早诊断,这是提高疗效的关键。据此,美国癌症协会(ACS)建议所有女性都应该熟悉与乳腺筛查相关的益处、局限性和潜在的危害,女性自身也应该熟悉乳房的外观和感觉,并对异常情况立即反馈至医疗服务提供者。
现在女性朋友也越来越关心自己乳腺的健康,但她们对乳腺检查不知道如何选择,经常有患者问,到底该做超声呀?还说做钼靶呢?
乳腺钼靶检查
乳腺钼靶,全称乳腺钼靶X线摄影检查,是诊断乳腺疾病最简便、最可靠的无创性检测手段,痛苦相对较小,简便易行,且分辨率高,重复性好,留取的图像可供前后对比,不受年龄、体形的限制,已作为常规的检查。它的特点是可以检测出医生触摸不到的乳腺肿块,特别是对于大乳房和脂肪型乳房,其诊断性可高达95%,对于以少许微小钙化为唯一表现的T0期乳腺癌(临床门诊阴性),也只有凭借软X线检查才能被早期发现和诊断,对乳腺癌的诊断敏感性为82%~89%,特异性为87%~94%。
乳腺钼靶X线摄片检查具有以下优缺点:
钼靶摄片检查可以发现乳腺组织内的微小钙化尤其是细小的呈簇状的沙粒样钙化,而这些钙化往往不表现为结节或肿块,触诊排查不到,乳腺超声检查也发现不了,但这种钙化却常常是最早期的乳腺导管内原位癌的唯一表现!与超声检查相比,乳腺钼靶摄片检查发现早期乳腺癌的几率会更高,有人要担心做钼靶有辐射
其实通俗地说,做一次钼靶承受的辐射量仅相当于乘坐一次长途飞机,估算起来,一次钼靶检查的辐射量其实很低,是安全可接受的)。
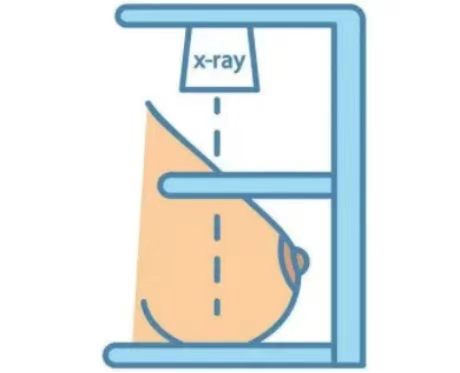
乳腺钼靶检查系统具有成像清晰、检查操作方便快捷、辐射量小等特点,该检查诊断可准确发现乳腺增生、病变、包块、钙化的形状、大小、密度、性质等。对于彩超无法辨别的乳腺病变钙化点进行准确判断与鉴别,被誉为国际乳腺疾病检查的“金标准”。
那么女性钼靶筛查的频次呢?
美国癌症协会(ACS)对每个年龄段的女性的乳周X线检查频次给出了具体的推荐:
(1)年龄在40岁至44岁之间的女性可以选择开始每年进行一次乳房X域检查。
(2)45岁至54岁的女性应当每年进行乳房X线检查。
(3)55岁以上的女性可以调整检查频次为每两年一次,也可以持续每年筛查一次。
(4)只要女性身体健康,并且预计至少能活10年以上,筛查应该继续进行。
(5)如果有乳腺癌的家族史、遭传频向等,建议在40岁之前开始X线筛查,必要时结合MIR筛查。
此外,可参考下面的适应症随时进行乳腺钼靶X线检查:
(1)乳腺肿块、硬化,异常的乳头溢液,乳房皮肤异常,局部疼痛或者肿胀。
(2) 彩超筛查发现的乳腺异常改变。
(3) 钼靶摄片良性发现的定期随诊。
(4) 乳房再造的患者。
(5) 乳腺肿瘤治疗的患者。
(6) 其他需要放射科医师检查或者会诊的患者。
乳腺彩色多普勒超声检查

超声技术对乳腺癌诊断的准确率达到80%-85%左右。它同时具有价廉、实时、安全、方便、短期内可重复进行、无痛苦、无损伤、无放射辐射等优点,在国内已被广泛应用于乳腺疾病常规筛查和乳腺肿瘤的良恶性鉴别。
乳腺超声检查的优点:
(1)适合任何年龄阶段的男、女性。
(2)无创、简便、舒适度高、无放射性损害,不受孕期、哺乳期限制。
(3)价格便宜、超声仪器可随时随地移动而基本不受环境限制,更适合大规模人群的防癌普查。
(4)对钼靶X线难以显示的致密型乳腺内的肿块、位于乳腺边缘的肿块以及发育不良的小乳房内的肿块等,超声可以不受这些因素的影响仍能清楚显示肿块的位置、大小、形态、结构、血流以及周边情况。
(5)超声还是首选的乳腺病损穿刺活检或者微创旋切操作的影像引导设备。
乳腺超声检查的不足:
(1)对乳腺内<5mm的微小结节的性质难以做出确切诊断,尤其是伴有乳腺增生者腺体内的微小结节易误诊为增生结节。
(2)对微小点状或细沙粒样钙化灶与超声斑点很难分辨,更不能展示钙化灶的全貌,这点不及钼靶X线摄片检查。
(3)检查结果易受检查医生的操作习惯、经验、仪器精密程度和超声探头频率等因素的影响。
乳腺钼靶X线检查和乳腺彩超检查二者优势互补,不能互相替代。彩超检查没有发现的病变,钼靶检查可能会轻易发现,反之亦然,联合使用两种检查技术可大大提高早期乳腺癌的发现率、降低乳癌漏诊率






